Le développement de l’implantologie orale expose de plus en plus souvent le chirurgien au problème de l’insuffisance de capital osseux chez certains patients. S’il n’y a pas assez d’os pour avoir une zone d’ancrage suffisamment solide pour un ou plusieurs implants, il est nécessaire de réaliser une augmentation par greffe osseuse ou par la technique de régénération osseuse guidée ou par expansion de crête osseuse qui est la technique la plus délicate.
La chirurgie apporte la possibilité de reconstruire des sites osseux larges et hauts. Les édentements les plus anciens, les crêtes les plus résorbées, l’os quasi inexistant ne sont plus des problèmes insurmontables. Un chirurgien est capable de recréer des conditions idéales, sur le plan anatomique et sur le plan esthétique.
La fonction du futur implant va dépendre de la région concernée. On donnera la priorité à l’ancrage dans les secteurs antérieur mandibulaire et postérieur ou en cas d’édentement total. Au niveau du secteur antérieur maxillaire la priorité sera l’esthétisme.
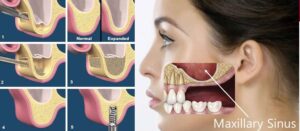
La technique de greffe va dépendre du secteur concerné. Au niveau des secteurs postérieurs maxillaire on préférera réaliser des levées de sinus, et des greffes alvéolaires pour les secteurs postérieurs mandibulaires et antérieurs mandibulaire principalement pour les reconstructions horizontales.
Les implants courts et de faible diamètre sont aussi une alternative de l’insuffisance du capital osseux à ne pas négliger.
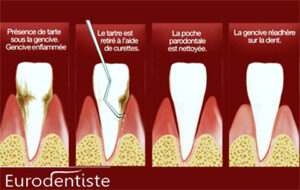
La résorption occasionne très vite un changement morphologique du site d’avulsion qui peut compromettre la mise en place d’implant(s) et/ou un résultat esthétique et fonctionnel.
La Transformation dimensionnelle vestibulaire du site d’avulsion
se traduit par :
-une réduction de 3,1 à 5,9 mm du volume osseux vestibulo-palatin entre 4 et 12 mois post-avulsionnel, soit 50% de perte osseuse.
-une réduction de 0,7 à 1,5 mm du volume osseux Crestal entre 4 à 6 mois post avulsion avec pour conséquence une fragilité de la crête alvéolaire laquelle, se résorbant, favorise la diminution de la hauteur d’os disponible.
1 : Evaluation du déficit osseux
La perte osseuse concerne l’os alvéolaire et plus ou moins l’os basal.
Elle est fonction de la place qu’occupaient les racines dentaires avant la perte des dents.
Les dents monoradiculées ayant une position vestibulaire sur l’arcade, leur perte altère essentiellement la table externe. On parlera de déficit horizontal pour le secteur incisivocanin. On retrouve souvent une crête en forme de lame de couteau . Ce phénomène existe au niveau des prémolaires.
2 : Etiologie des pertes osseuses
Origine traumatique
Origine infectieuse
Origine Congénitale
Origine Physiologique :
La résorption
Le vieillissement
3: Les différentes possibilités d’aménagement pré implantaire
L’implantologie avec le principe d’ostéo-intégration des implants a permis ces dernières années des évolutions considérables dans la prise en charge des traitements prothétiques des patients selon les différents types d’édentements. Les divers comblements osseux associés à un traitement implantaire ont permis d’élargir les indications et d’essayer de compenser l’impossibilité anatomique en utilisant les greffes osseuses et les matériaux de substitution.
Lorsque le volume osseux résiduel dans le secteur à implanter s’avère insuffisant pour permettre un ancrage de l’implant satisfaisant, ou lorsque le volume osseux est suffisant mais conduira à un résultat inesthétique, une régénération osseuse pré ou per implantaire devra être envisagée.
3.1: Augmentation de crête
On distingue différents types de pertes osseuses:
Les pertes osseuses verticales qui sont les plus difficiles à reconstruire et gardent un pronostic réservé,
Les pertes osseuses horizontales, dans ce cas le mur alvéolaire conserve une hauteur suffisante mais son épaisseur est fortement réduite, la crête a alors la forme d’une lame osseuse.
La mise en place de greffes osseuses autogènes ou de divers matériaux de substitution sur le versant vestibulaire de l’arcade permet de pallier au manque d’os et présente généralement un pronostic favorable.
3.2.Technique Chirurgicale
Les techniques Chirurgicales d’augmentation de crête, qu’elles soient horizontales ou verticales, correspondent aux techniques de régénération osseuse guidée (ROG).
Dans ces techniques un comblement osseux sera utilisé, celui-ci peut être de différents origines : autogreffe, xénogreffe ou matériaux synthétiques. Une membrane sera utilisée afin de réaliser une exclusion tissulaire pour permettre une régénération osseuse en évitant la colonisation par des cellules des tissus gingivaux.
Cependant, on peut également réaliser une augmentation de crête avec un matériau d’origine synthétique sans utiliser de membrane, dans ce cas seul le lambeau, correctement replacé sur le site opératoire permettra le maintien du matériau.
3.3. Les Différents matériaux:
Utilisation de βTCP
Utilisation de Bioverre.
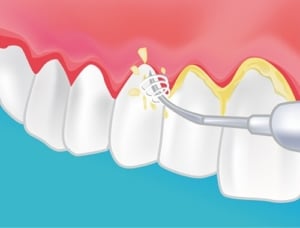
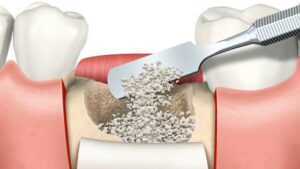
Lors du comblement alvéolaire
L’extraction d’une dent, si elle conduit à une néoformation osseuse à l’intérieur de l’alvéole dentaire, s’accompagne toujours d’une réduction du volume alvéolaire tant dans le sens vertical que transversal. Cette perte de volume osseux sera évidemment plus conséquente si l’extraction s’est soldée par l’élimination d’une partie de la paroi osseuse vestibulaire.
La réduction du volume alvéolaire conduit à des problèmes thérapeutiques : difficulté, voire impossibilité de mettre en place des implants ou d’adapter une prothèse amovible. Cela conduit également à des intermédiaires de bridges de hauteur significativement supérieure à celle des dents piliers.
La conservation du volume osseux après extraction constitue donc un objectif prioritaire à atteindre, et l’utilisation de matériaux de substitution osseuse dans ce cadre paraît à priori tout à fait justifiée.
Technique chirurgicale :
Après l’extraction dentaire, on procède à la révision et à la détersion de l’alvéole, on récupère alors quelques gouttes de sang qui seront mélangées aux granules de matériaux pour former un coagulum. Ceci permet également de rendre le matériau plus facilement manipulable. L’ensemble est mis en place à l’intérieur de l’alvéole déshabitée à l’aide d’une spatule et condensé délicatement sur toutes les parois alvéolaires à l’aide d’un fouloir à amalgame stérile et spécifiquement dédié à cet usage. La bonne mise en place du matériau a pour but d’empêcher une migration apicale des tissus mous. Ensuite les berges gingivales de l’alvéole doivent être suturées afin d’éviter toute fuite du matériau ainsi qu’une possible colonisation bactérienne. Le plus souvent la réalisation d’un lambeau est nécessaire afin de réaliser des sutures hermétiques des berges. Ces conditions sont essentielles pour obtenir une néo vascularisation et une colonisation du biomatériau.
3.3. Régénération osseuse guidée (ROG)
Les techniques de régénération osseuse, servant à traiter des défauts osseux avant ou pendant la pose d’implants ont fait l’objet de nombreuses publications. Il apparaît que les résultats sont fiables et prévisibles. Cependant, ces techniques chirurgicales sont délicates et la mise en œuvre de protocoles opératoires très rigoureux en assure le succès.
3.3.3..Les principes techniques
Les principes techniques de la régénération osseuse guidée qui doivent être rigoureusement respectés pour assurer la fiabilité de la méthode peuvent être résumés en deux points :
Les conditions muqueuses doivent assurer un enfouissement total de la membrane pendant toute la phase de cicatrisation;
La membrane doit ménager un espace suffisant qui préfigure la quantité de tissu osseux à régénérer. Parmi les moyens mis à disposition pour créer et maintenir l’espacement, il faut donc distinguer quatre modes différents:
les membranes renforcées,
les vis d’espacement,
l’os autogène,
les matériaux de substitution osseuse.
Dans tous les cas, la membrane doit être fixée et stabilisée afin d’assurer l’herméticité cellulaire. Une mobilisation même minime de la membrane risque d’entraîner une encapsulation fibreuse non pas liée à un processus inflammatoire comme après une exposition prématurée, mais à une réaction de type pseudarthrose.
Les techniques de régénération osseuse guidée sont efficaces pour augmenter horizontalement et de façon moindre verticalement, le volume d’une crête osseuse. Cependant, le plus souvent les membranes sont utilisées pour recouvrir, soit une greffe osseuse, soit un matériau de substitution osseux.
Technique Chirugicale
Une bonne incision et un décollement atraumatique du lambeau favorisent la fermeture primaire et la cicatrisation immédiate.
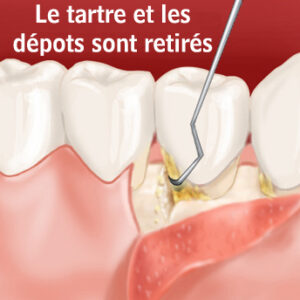
La zone découverte doit alors être débarrassée de tout tissu conjonctif, des débris radiculaires éventuels et des petites irrégularités. Le site receveur doit être le plus propre possible afin d’augmenter les chances de réussite du traitement.
Le site osseux doit être perforé, surtout sur les corticales très denses, avec une fraise boule de petit diamètre, afin de permettre une communication avec les espaces médullaires et la migration cellulaire. Les facteurs de croissance issus du sang et protéines issues de l’os du patient vont ainsi pouvoir s’accumuler sous la membrane.
Si l’augmentation verticale est limitée à 1-2mm, l’utilisation d’une membrane seule est suffisante. Dans le cas où l’on recherche une augmentation plus conséquente, la technique de régénération osseuse guidée seule ne semble pas suffisante et il faut y associer l’apport d’une greffe osseuse.
La taille du défaut est mesurée et la membrane est adaptée afin de permettre un recouvrement des berges osseuses de 3 mm environ. Le contact avec les dents adjacentes sera évité afin de minimiser les risques d’exposition de la membrane.
La membrane est alors fixée à la corticale linguale ou palatine, à l’aide généralement de micro vis ou de de micro clou. La membrane est alors récliné du coté où les vis ont été posées, en attente de l’apport osseux. Le substitut osseux généralement présenté sous la forme de particules plus ou moins de gros diamètre, est placé sous la membrane, il sera hydraté préalablement avec du sérum physiologique ou du sang provenant du site receveur puis les granules sont tassées dans de défaut osseux (ceci sans excès afin de permettre un apport suffisant du sang).
Une fois l’apport osseux réalisé, la membrane est rabattue du coté vestibulaire. L’utilisation de vis de fixation permet de maintenir la membrane dans la position souhaitée, ce qui peut se révéler difficile dans les régions peu accessibles. Toute tension excessive du lambeau peut compromettre le traitement, c’est pourquoi après la dissection du lambeau, un essai de fermeture permettra de s’assurer qu’il n’existe pas de tension et qu’il possède une laxité suffisante pour être repositionné sans tension.
Les sutures, enfin, jouent un rôle important dans le recouvrement correct du site comblé. Elles vont guider la cicatrisation et assurer l’herméticité du lambeau.
Après une période de 10 à 14 jours, les sutures seront déposées si la cicatrisation semble suffisante. Le praticien optera pour des sutures discontinues, de type matelassier pour fixer le lambeau sans tension, de façon à assurer une cicatrisation correcte et rapide.
Dans tous les cas d’augmentation des structures osseuses, le port de prothèse adjointe à appui muqueux ne sera pas autorisé. La pression de la prothèse peut provoquer une exposition de membrane et des déhiscences du lambeau, compromettant le résultat de la greffe.
Bio ingénierie de la régénération du tissu osseux.
La technique de référence en matière de comblement osseux est l’autogreffe.
Les propriétés d’ostéo-induction de l’autogreffe sont liées à la présence de cellules ostéogéniques et de facteurs de croissance tels que les Bone Morphogénétiques Protéine (BMP).
Les substituts osseux utilisés actuellement servent simplement de support passif à la cicatrisation osseuse, car ils ne possèdent pas d’éléments biologiques ostéoinducteurs.
L’absence d’ostéoinduction est une limite majeure dès lors que l’on veut utiliser ces produits pour traiter des défauts de volume important. De nombreuses recherches sont en cours afin de développer des matériaux qui posséderaient les propriétés de l’autogreffe sans en avoir les inconvénients : quantité limitée, morbidité du site donneur. Deux stratégies sont actuellement développées : la première consiste à utiliser des facteurs de croissance (BMP) et la deuxième, à « cellulariser », le matériau avec des cellules ostéogéniques.
5. Les membranes
Définition:
Les membranes permettent de créer une barrière physique entre le défaut osseux et les cellules épithéliaux-conjonctives afin de protéger le caillot sanguin et favoriser la recolonisation du défaut par des cellules osseuses. Les membranes sont principalement utilisées dans les traitements de régénération osseuse guidée et de régénération tissulaire guidée .Elles sont aussi utilisées pour prévenir la résorption osseuses post-extraction en étant placées directement sur l’alvéole ou en étant associées à un comblement alvéolaire. Une grande variété de membranes existe, différenciées par les biomatériaux qui les constituent et leurs caractéristiques physiques, afin de répondre à toutes les indications cliniques.
5.Types de Membranes:
-Membranes non résorbables
a) Les membranes Téflon
b) Les membranes titanes
c) Les membranes biobranes
d) Les membranes nucléo pores
e) Les filtres membranes nucléopores
Membranes résorbables
Les membranes résorbables sont constituées de collagène synthétique ou naturel. Leur résorbabilité est leur principal avantage puisqu’elle supprime la deuxième intervention de retrait de la membrane. Leur élimination se fait par le biais d’une hydratation, d’une déformation, d’une dégradation et d’une résorption ce qui n’interfère pas avec la cicatrisation osseuse. Elles présentent également un meilleur rapport efficacité/ coût et une diminution des complications post-opératoires. Néanmoins, leur vitesse de résorption est variable d’un individu à l’autre en fonction des degrés d’inflammation, ce qui diminue la prédictibilité du traitement. La résorption peut se produire avant la fin de la régénération osseuse complète et interférer avec la cicatrisation. Une membrane doit idéalement restée en place pendant 4 à 6 mois minimum.Donc en raison de leur grande flexibilité, il est nécessaire d’associer les membranes à un matériau de comblement pour éviter qu’elles ne s’affaissent.
a. Les membranes collagéniques
b. Les membranes synthétiques.
7. Conclusion
Toutes ces solutions énoncées ont fait leur preuve.
Ces solutions sont choisies en fonction du cas cliniques et de la demande du patient . Une collaboration Praticien-Patient est nécessaire avec une étude préclinique rigoureuse et l’appui d’examens complémentaires toujours plus performantes .Il est aussi possible de n’effectuer aucun comblement si l’esthétique est fiable , mais ces cas cliniques sont exceptionnelles et rares, bien entendu avec l’accord de la patiente
Il est possible aussi d’incliner les implants pour éviter les structures anatomiques ,souvent à la demande du patient qui refuse une chirurgie plus conséquente .Ces cas cliniques sont souvent aussi compliqué à réaliser . L’ étude préprothétique doit être minutieuse et l’occlusion est un facteur clef de réussite .